مركز برايم سنتر
للروماتيزم وأمراض العظام والمفاصل والعمود الفقري

من نحن
يُعَدّ برايم سنتر مركزًا رائدًا في مجال علاج أمراض العظام والروماتيزم والعمود الفقري، حيث يجمع بين الخبرة الطبية والتكنولوجيا المتقدمة لتحقيق أفضل النتائج الطبية وتحسين جودة حياة المرضى ويهتم بتقديم خدمات عالية الجودة في مجال علاج ورعاية المرضى الذين يعانون من أمراض العظام والروماتيزم، بالإضافة إلى الحالات المتعلقة بالعمود الفقري.
خدماتنا
المقالات
أهم المقالات
كثير منا يشعر بألم مفاجئ في الركبة بعد يوم طويل، أو صوت طقطقة عند صعود السلم، وغالباً ما نتجاهل الأمر باعتباره مجرد إرهاق سيزول مع الراحة. هذه الأعراض قد تكون مجرد ألم عابر، ولكنها أحيانًا تشير إلى خشونة الركبة، وهي حالة شائعة تؤثر على الغضاريف التي تحمي العظام داخل المفصل.
نحن نعلم أن هذه الأعراض قد تسبب لك بعض القلق والحيرة، وعلى الرغم من أن التشخيص الدقيق هو مهمتنا الأساسية في مركز برايم سنتر (Prime Center) من خلال نخبة من الخبراء، إلا أننا نؤمن بأن الوعي هو أول خطوة نحو الاطمئنان والعلاج الصحيح.
لذلك، سنأخذك في هذا المقال في رحلة شاملة لنتعرف سوياً على ما هي خشونة الركبة، وأسبابها الحقيقية (خاصة أسباب خشونة الركبة عند النساء)، ومخاطر إهمالها. ستتعرف أيضًا على طرق العلاج والوقاية من خشونة الركبة بخطوات بسيطة لتعود لحياتك الطبيعية وبكامل نشاطك.
ما هي خشونة الركبة؟ وما هي أعراضها؟
الركبة تُعد من أكثر المفاصل التي تتحمّل وزن الجسم وتشارك في كل تحركاتنا اليومية تقريبًا. ولكي تتحرك بسلاسة وبدون ألم، يوجد بين عظام الركبة نسيج ناعم وقوي يُسمّى الغضروف، ووظيفته الأساسية امتصاص الصدمات ومنع احتكاك العظام ببعضها.
ما هي خشونة الركبة؟ هي حالة تحدث عندما يبدأ هذا الغضروف في التآكل تدريجيًا مع التقدم في العمر أو نتيجة الإجهاد المستمر للمفصل. وتُعرف خشونة الركبة بالانجليزي باسم Osteoarthritis. ومع تآكل الغضروف، تقترب العظام من بعضها وتحتك مباشرة، مما يؤدي إلى ألم في الركبة، وتورم، وصعوبة في الحركة، خاصة بعد الجلوس لفترات طويلة أو عند الاستيقاظ من النوم.
أعراض خشونة الركبة
الحقيقة أن جسمك يرسل لك إشارات واضحة لتعرف ما هي خشونة الركبة ومتى تبدأ أعراضها بالظهور.
- ألم يزداد مع الحركة.
- تشعر وكأن ركبتك متصلبة، خاصة في أول الاستيقاظ من النوم أو بعد الجلوس لفترة طويلة.
- تبدو الركبة أكبر من حجمها الطبيعي أو ملمسها “إسفنجي” بسبب تجمع السوائل.
- سماع صوت “طقطقة” أو احتكاك واضح عند ثني الركبة أو مدها.
- تشعر وكأن ركبتك غير ثابتة وقد تنثني بك فجأة أثناء المشي.
- تلاحظ أنك لم تعد قادراً على فرد أو ثني ركبتك بشكل كامل كما كنت في السابق.
إذا كنت لا تزال تتساءل ما هي خشونة الركبة وهل بدأت تؤثر بالفعل على مفاصلك؟ فنحن في مركز برايم سنتر (Prime Center) نفتح لك الأبواب للحصول على تشخيص دقيق لخشونة الركبتين وتقييم شامل لحالتك. تواصل معنا الآن لحجز استشارتك.
انواع خشونة الركبة (المراحل)
لا تحدث خشونة الركبة بشكل مفاجئ، بل تتطور تدريجيًا مع الوقت، ولهذا يقسّم الأطباء الحالة إلى أربع مراحل رئيسية. ويساعد هذا التقسيم في فهم ما هي خشونة الركبة وتحديد الخطة العلاجية المناسبة لكل مريض، اعتمادًا على الفحص السريري ونتائج الأشعة السينية (X-ray) التي توضّح مدى تآكل المفصل.
- المرحلة الأولى (بداية التآكل): في هذه المرحلة تكون التغيرات بسيطة جدًا، حيث يبدأ الغضروف في فقدان جزء بسيط من مرونته دون تأثير واضح على حركة المفصل.
- المرحلة الثانية (خشونة بسيطة): هنا تبدأ الأعراض في الظهور بشكل خفيف، مثل ألم بسيط بعد مجهود طويل أو شعور بتيبّس الركبة عند الاستيقاظ. ورغم ذلك، لا تزال المسافة بين العظام كافية لمنع الاحتكاك المباشر.
- المرحلة الثالثة (الخشونة المتوسطة): يصبح تآكل الغضروف واضحًا، وتضيق المسافة بين العظام. يشعر المريض بألم متكرر عند صعود السلالم أو الجلوس والقيام، وقد يسمع صوت احتكاك أثناء الحركة مع زيادة ملحوظة في التورم.
- المرحلة الرابعة (الخشونة الشديدة): مرحلة متقدمة يختفي الغضروف فيها تقريبًا في بعض أجزاء المفصل، مما يؤدي إلى احتكاك العظام مباشرة ببعضها. في هذه المرحلة يكون الألم شديدًا ومستمراً، حتى أثناء الراحة، مع صعوبة كبيرة في المشي وممارسة الأنشطة اليومية.
إذا كنت تعاني من ألم مستمر في الركبة أو صعوبة متزايدة في الحركة، فإن التشخيص المبكر يُحدث فرقًا كبيرًا في التحكم في ما هي خشونة الركبة ومنع تطورها. في مركزنا Prime Center، نوفر تقييمًا دقيقًا وخطط علاج متكاملة تناسب كل مرحلة. لا تتردد في حجز استشارة لبدء خطة العلاج و التعرف علي اسعار حقن خشونة الركبة.
أسباب خشونة الركبة
لفهم ما هي خشونة الركبة بشكل أوضح، من المهم معرفة الأسباب التي تؤدي إلى ظهورها. بشكل عام، تنقسم خشونة الركبة إلى نوعين:
- خشونة أولية ترتبط بالتقدم في العمر والاستهلاك الطبيعي للمفصل.
- خشونة ثانوية تحدث نتيجة عوامل خارجية أو إصابات سابقة تؤثر على سلامة الركبة.
هناك مجموعة من العوامل الشائعة التي تساهم في تآكل غضروف الركبة مع الوقت، من أهمها:
- التقدم في العمر: الغضاريف تفقد مرونتها مع الوقت وتصبح أكثر عرضة للتآكل.
- زيادة الوزن: الضغط الزائد على الركبة وسرعة الالتهابات تؤدي لتلف الغضاريف.
- الإصابات السابقة: الكسور أو تمزق الأربطة والغضاريف يسرّع ظهور الخشونة.
- الإجهاد المتكرر: الجلوس الطويل بالقرفصاء أو صعود السلالم وحمل الأوزان يضغط على المفصل.
- العوامل الوراثية: بعض الأشخاص لديهم ميول جينية لضعف الغضاريف أو تشوهات في شكل العظام.
أسباب خشونة الركبة عند النساء
تشير الدراسات إلى أن النساء أكثر عرضة للإصابة، ومن المهم أن يفهم الجميع ما هي خشونة الركبة لتفسير هذه الإحصاءات. في الفئة العمرية 40–49 سنة، تصل نسبة الإصابة لدى النساء إلى 10% مقابل 7% لدى الرجال، أما بين 60–69 سنة فتصل إلى 35% لدى النساء مقابل 19% لدى الرجال. وتعود اسباب خشونة الركبة عند النساء إلى:
- التغيرات الهرمونية: بعد انقطاع الطمث، ينخفض هرمون الإستروجين الذي كان له دور في حماية الغضاريف وتقليل الالتهاب، مما يزيد من خطر الخشونة.
- الاختلافات التشريحية: طبيعة جسم المرأة، مثل اتساع الحوض، تؤثر على زاوية الساقين، وقد تضع ضغطًا إضافيًا على أجزاء معينة من مفصل الركبة مع الوقت.
- زيادة مرونة الأربطة: المرونة الزائدة في الأربطة قد تقلل من ثبات المفصل، وتزيد من احتكاك صابونة الركبة بعظمة الفخذ.
- ضعف العضلات الداعمة: ضعف عضلات الفخذ، خاصة الأمامية، يعني أن الحمل لا يتوزع بشكل متوازن، فينتقل الضغط مباشرة إلى الغضروف.
مخاطر خشونة الركبة
في سياق حديثنا عن ما هي خشونة الركبة، يجب أن نتطرق إلى مخاطرها ومضاعفاتها. خشونة الركبة لا تقتصر فقط على الألم المزعج، بل تؤثر على حياتك اليومية بشكل كامل إذا لم يتم التعامل معها بجدية. تشمل المخاطر:
- قلة الحركة تضعف العضلات حول الركبة، مما يزيد خطر السقوط.
- الاحتكاك المستمر يؤدي لنمو زوائد عظمية تزيد الألم وتقيد الحركة.
- تجمع السوائل خلف الركبة يسبب انتفاخًا وألمًا حادًا أحيانًا.
- الالتهاب المزمن يضعف أو يمزق الأربطة والأوتار، ويزيد صعوبة الحركة.
- الألم المستمر يعيق النوم ويزيد حساسية الجسم للألم.
- قلة الحركة قد تؤدي لزيادة الوزن ومضاعفات صحية أخرى.
لا تنتظر حتى تظهر المضاعفات. إذا شعرت بأي ألم أو تيبّس في ركبتك وتود معرفة ما هي خشونة الركبة وكيفية التعامل معها، احجز كشفًا في مركز برايم سنتر الآن تحت اشراف دكتور فاطمة النبوي و دكتور لؤي عجلان، ودع فريقنا المتخصص يساعدك على تقييم حالتك ووضع خطة مناسبة للحفاظ على حركة ركبتك وتقليل الألم. تعرف على ما هو علاج خشونة الركبة في الفقرة القادمة.
ما هو علاج خشونة الركبة؟
يعتمد علاج خشونة الركبة على خطوات متدرجة، تبدأ عادة بالحلول غير الجراحية وتعديل نمط الحياة، بينما يُترك التدخل الجراحي كخيار أخير للحالات المتقدمة التي لا تستجيب للعلاجات التقليدية، وهنا سنتعرف أكثر على ما هي خشونة الركبة وطرق علاجها المختلفة.
أولاً: علاج خشونة الركبة في المنزل
يمكنك علاج خشونة الركبة في المنزل عن طريق القيام بعدة خطوات لتخفيف الضغط على الركبة وتحسين حالتها:
- خسارة الوزن لتقليل الحمل على المفصل وتقليل الألم بشكل ملحوظ.
- تمارين العلاج الطبيعي لتقوية عضلات الفخذ ودعم الركبة وتقليل الألم (حسب تعليمات الطبيب).
- يمكن علاج خشونة الركبة في المنزل باستخدام الدعامات والمشدات التي تساعد في ثبات المفصل أثناء الحركة.
- الكمادات الدافئة لتخفيف التيبس، والباردة لتقليل التورم بعد المجهود.
ثانياً: اطعمة مفيدة لمرضى خشونة الركبة
بعض الأطعمة قد تكون مفيدة لمرضى خشونة الركبة، ولكن يفضل استشارة الأطباء في هذا الأمر إذا كنت تعاني من حالات صحية معينة.
- الخضروات والفواكه الطازجة: غنية بمضادات الأكسدة التي تحمي الخلايا وتقلل الالتهاب، مثل التفاح، الفراولة، البصل، البروكلي والفلفل الأحمر.
- الأسماك الدهنية: مثل السلمون والسردين والماكريل، تحتوي على أحماض أوميغا 3 التي تخفف الألم وتقلل التيبّس الصباحي.
- الزيوت الصحية: استخدام زيت الزيتون بدل الزبدة أو الدهون المشبعة، حيث يحتوي على مواد مضادة للالتهاب.
- الفيتامينات والمعادن: خصوصًا فيتامين C الذي يساعد على بناء الكولاجين والأنسجة الضامة، موجود في الفواكه الحمضية والفلفل الأحمر والكرنب.
ثالثاً: العلاجات الطبية غير الجراحية
- الأدوية المسكنة تحت إشراف الطبيب لتخفيف الألم والالتهاب.
- الحقن الموضعية: كورتيزون لتقليل الالتهاب، أو حمض الهيالورونيك، أو البلازما الغنية بالصفائح الدموية (PRP).
- العلاجات الحديثة: مثل الموجات التصادمية لتحفيز الشفاء الذاتي للجسم وتكوين أنسجة جديدة، مع نتائج فعالة وسريعة وآمنة حتى لكبار السن.
التدخل الجراحي يُستخدم كحل أخير في الحالات الشديدة، ويشمل تنظيف المفصل أو إصلاح الغضاريف، أو إعادة استقامة العظام لتخفيف الضغط، أو استبدال المفصل جزئيًا أو كليًا لاستعادة الحركة الطبيعية والتخلص من اعراض خشونة الركبة وعلاجها لتخفيف الألم المستمر، وكل هذا يأتي ضمن خطة شاملة لمعرفة ما هي خشونة الركبة وكيفية التعامل معها بشكل فعال.
علاج خشونة الركبة مع مركز برايم سنتر
في مركز برايم سنتر، نوفر لك كل ما تحتاجه لعلاج العظام والعضلات والمفاصل والعمود الفقري، حتى الحالات المعقدة والأمراض المناعية. خدماتنا لعلاج خشونة الركبة والمفاصل تشمل:
- جلسات علاج طبيعي مخصصة.
- حقن بلازما أو حمض الهيالورونيك.
- تقليل الوزن الزائد لدعم المفصل.
- علاج خشونة المفاصل الناتج عن انقطاع الدم الغير مسبب عن المفصل بجهاز الموجات التصادمية الجديد الذي يساعد على تفتيت الأنسجة التالفة وتحفيز تكوين أنسجة جديدة بطريقة طبيعية، سريع، آمن، وفعال حتى لكبار السن.
احجز جلسة كشف في مركز برايم سنتر الآن ودع فريقنا المتخصص يضع لك خطة علاجية مناسبة لحالتك، لتستعيد حرية الحركة وتخفف الألم بأحدث الأساليب الطبية.
طرق الوقاية من خشونة الركبة
قد لا يمكن الوقاية من خشونة الركبة بشكل قاطع، ولكن اتباع بعض الخطوات اليومية البسيطة يحمي ركبتك ويؤخر ظهور الخشونة، ويساعدك أيضًا على فهم أفضل ما هي خشونة الركبة وكيفية التعامل معها قبل تفاقم المشكلة.
- الحفاظ على الوزن المثالي: الوزن الزائد يضاعف الضغط على الركبة، وخسارة حتى 10% من الوزن تقلل التآكل والألم.
- تقوية عضلات الفخذ: العضلات القوية تمتص الصدمات بدل الغضاريف؛ مارس تمارين المقاومة البسيطة بانتظام.
- تجنب الإصابات: الإحماء قبل النشاط البدني، ارتداء أحذية مناسبة، وتجنب الأسطح الصلبة يقلل خطر تمزق الأربطة.
- رياضات منخفضة التأثير: مثل السباحة، ركوب الدراجة، والمشي السريع على أرض مستوية لتقوية العضلات دون ضغط على الركبة.
- تعديل العادات اليومية: قلل الجلوس بوضعية القرفصاء لفترات طويلة – عند رفع الأوزان، استخدم قوة الساقين وحافظ على استقامة الظهر – لكبار السن، حاول تقليل صعود السلالم واستخدم المصاعد لتخفيف الضغط على الركبة.
في النهاية، إذا كنت تتساءل ما هي خشونة الركبة، فهي حالة يمكن التحكم فيها بالوقاية والعلاج المبكر. لا تتردد في التواصل مع مركز برايم سنتر لأي مشاكل في الركبة أو المفاصل؛ فريقنا المتخصص جاهز لتقييم حالتك ووضع خطة علاج مبنية على تشخيص متخصص.
الأسئلة الشائعة
كم يستغرق علاج خشونة الركبة؟
يعتمد الوقت على درجة الخشونة ونوع العلاج، وقد يمتد من أسابيع قليلة إلى عدة أشهر.
ما هي أضرار حقن خشونة الركبة؟
تُستخدم الحقن عادة للدرجة الثانية والثالثة، ولا تصلح للدرجة الرابعة. قد تسبب بعض الأعراض المؤقتة مثل؛ ألم أو تورم في موقع الحقن، أو تلف الأنسجة عند الإفراط في استخدام حقن الكورتيزون.
أحيانًا نحتاج إلى من يشعر حقًا بما نمر به، خاصةً مع مرض معقد مثل الذئبة الحمراء. الاستماع إلى تجارب سيدات يعشن نفس الأعراض قد يخفف من شعور الوحدة ويعطينا أملًا في التأقلم. في هذا المقال جمعنا لكِ خلاصة تجارب بعض السيدات من خلال تجربتي مع الذئبة الحمراء؛ ربما تجدين نفسك بين سطورها. إذا كنت تعانين من أعراض مشابهة أو تشعرين أن هناك شيئًا مشتركًا بينك وبين من يروون تجاربهم؛ لا تترددي في استشارة الأطباء في برايم سنتر المتخصص في تشخيص وعلاج الأمراض المناعية ليكون معكِ خطوة بخطوة في رحلتك للتعايش مع المرض.
تجربتي مع الذئبة الحمراء: الأعراض
كانت تجربتي مع الذئبة الحمراء البداية غامضة ومربكة… بدأت أشعر بإرهاق شديد يلازمني طوال الوقت، حتى إنني لم أعد أستطيع القيام بأبسط الأنشطة اليومية كما اعتدت. رافق ذلك آلام متفرقة في المفاصل وكأن جسدي أثقل من طاقتي، وأحيانًا صداع متكرر يفقدني التركيز. والأغرب أنّ هذه الأعراض لم تكن ثابتة؛ بل كانت تأتي على شكل نوبات، تشتد في بعض الأيام ثم تهدأ قليلًا في أيام أخرى.
أكثر ما أثار قلقي هو ظهور طفح جلدي على وجهي، يشبه شكل الفراشة الحمراء التي تغطي الخدين وجسر الأنف، خصوصًا بعد التعرض للشمس. حينها بدأت أطرح على نفسي أسئلة كثيرة: هل هو مجرد تحسس جلدي عابر؟ أم أنّ الأمر يتجاوز ذلك؟
ومع مرور الوقت ظهرت أعراض أخرى؛ مثل تساقط الشعر بشكل ملحوظ، وحمى خفيفة بلا سبب واضح، إضافة إلى شعور بالضيق عند التنفس وألم في الصدر عند أخذ نفس عميق.
كانت الحيرة تزداد يومًا بعد يوم، فكل عرض على حدة قد يبدو بسيطًا، لكن اجتماعها جميعًا جعلني أعيش قلقًا دائمًا وبحثًا مستمرًا عن تفسير واضح لما يحدث.
تجربتي مع الذئبة الحمراء قد تكون تجربة الكثيرين، ومن هذا المنطلق يجب أن نتعرف على أكثر الفئات عرضة للإصابة بمرض الذئبة الحمراء، وللحصول على العلاج الأمثل، يجب البحث عن أفضل دكتور لعلاج الذئبة الحمراء في مصر لضمان التشخيص الدقيق والخطة العلاجية المناسبة…. تابعوا معنا.
الفئات الأكثر عرضة للإصابة بمرض الذئبة الحمراء

على الرغم من أن مرض الذئبة الحمراء يمكن أن يصيب أي شخص، فإن هناك فئات بعينها تُعتبر أكثر عرضة للإصابة به:
- النساء: مرض الذئبة الحمراء يُصيب النساء بشكل أوضح بكثير من الرجال، فالمرأة معرضة له حوالي عشر مرات أكثر من الرجل.
- العمر: غالبًا ما يظهر المرض في فترة الشباب ما بين 15 و45 سنة، لكنه قد يحدث في أي سن.
- العِرق: بعض الفئات أكثر عرضة من غيرها، مثل الأشخاص من أصول إفريقية أو آسيوية أو لاتينية، وكذلك الأمريكيون الأصليون وسكان جزر المحيط الهادئ.
- العامل الوراثي: وجود شخص في العائلة مصاب بالذئبة (مثل الأب أو الأم) قد يزيد من فرصة الإصابة، لكن هذا لا يعني بالضرورة أن المرض سينتقل للأبناء.
من خلال تجربتي مع الذئبة الحمراء اكتشفت أن هذه العوامل ليست بالضرورة أن الفرد سيُصاب بالمرض، ولكن معرفتها ضروريًا لزيادة الوعي واليقظة في حال ظهور أعراض مشابهة. وهذا يدفعنا أيضًا للسؤال ما الفرق بين الذئبة الحمراء والروماتويد؟ لأن التشخيص المبكر يساعد في اختيار العلاج المناسب.
مرض الذئبة الحمراء عند الأطفال
ننتقل من تجربتي مع الذئبة الحمراء مع الكبار إلى مرض الذئبة الحمراء عند الأطفال. عادةً يُستخدم مصطلح الذئبة عند الأطفال عندما يتم تشخيص المرض قبل سن 18 عامًا. ورغم أن أعراض الذئبة عند الأطفال تشبة تلك التي تظهر عند البالغين، إلا أنها قد تكون أكثر حدة، ومن أبرز المخاطر:
- نشاط المرض بصورة أكبر وزيادة الالتهابات والأعراض.
- احتمالية حدوث تلف في بعض الأعضاء مثل القلب، الكُلى، الرئة أو الدماغ.
- الحاجة إلى علاجات قوية بجرعات أكبر، مثل الكورتيزون لفترات طويلة.
- آثار جانبية قد تظهر لاحقًا نتيجة استخدام الأدوية بشكل ممتد.
في هذا المرض يهاجم جهاز المناعة خلايا وأعضاء الجسم السليمة بدلًا من حمايتها، مما يؤدي إلى مجموعة واسعة من الأعراض، قد تصل إلى التأثير على القلب، الرئتين، الكُلى، الجلد وحتى الدماغ. لذلك، فإن فهم ما هي الذئبة الحمراء وأعراضها يعد أمرًا ضروريًا. ولهذا فإن الالتزام بالعلاج والمتابعة مع الفريق الطبي أمر أساسي للحفاظ على صحة الطفل.
إذا كان طفلك يعاني من أعراض مشابهة أو تم تشخيصه بالذئبة الحمراء، لا تتردد في زيارة مركز برايم سنتر تحت اشراف دكتوره فاطمة النبوي و دكتور لؤي عجلان للحصول على استشارة طبية متخصصة وعلاج مخصص. فريقنا من الخبراء مستعد لتقديم الرعاية اللازمة ومتابعة حالة طفلك لضمان أفضل علاج ممكن. احجز موعدك الآن!
أسباب الذئبة عند الأطفال
حتى الآن لا يُعرف السبب الدقيق للذئبة، لكن الأطباء يرجحون:
- العامل الوراثي: وجود استعداد جيني للإصابة.
- العوامل البيئية أو الهرمونية: مثل العدوى الفيروسية أو التعرض المفرط لأشعة الشمس أو التغيرات الهرمونية، والتي قد تحفز ظهور المرض عند من لديهم قابلية وراثية.
لكن ليس كل من لديه استعداد وراثي يُصاب بالذئبة، فقد تظل الجينات صامتة طوال الحياة.
الذئبة عند حديثي الولادة (Neonatal lupus)
هناك نوع نادر ومؤقت يُسمى الذئبة الوليدية، ويظهر عند نسبة قليلة من الأطفال المولودين لأمهات لديهن أجسام مضادة خاصة بالذئبة. ينتقل هذا الأثر عبر المشيمة قبل الولادة، لكنه عادةً يختفي خلال الأشهر الأولى من حياة الطفل مع اختفاء الأجسام المضادة من دمه.
الأعراض غالبًا بسيطة مثل طفح جلدي أو نقص في بعض خلايا الدم، لكنها قد تسبب أحيانًا مشكلة خطيرة في القلب تُسمى “الانسداد القلبي”، وقد يحتاج بعض الأطفال في هذه الحالة إلى تركيب جهاز منظم لضربات القلب (Pacemaker). وتختلف هذه الأعراض حسب انواع الذئبة الحمراء التي قد تؤثر على الأعضاء المختلفة بالجسم.
لماذا مرض الذئبة الحمراء عند النساء أكثر شيوعًا؟
لأن النساء لديهن كروموسومان X، بينما الرجال لديهم كروموسوم X واحد فقط. الكروموسوم X يحتوي على جينات مرتبطة بالمناعة، وكلما زاد عدد كروموسومات X زاد تأثير بعض الهرمونات مثل الإستروجين. وما علاقة الإستروجين بالذئبة؟ هرمون الإستروجين يمكن أن ينشّط جهاز المناعة بشكل مبالغ فيه، وهذا قد يجعل جهاز المناعة يهاجم خلايا الجسم السليمة بدلًا من حمايتها، وهو ما نطلق عليه “المناعة الذاتية”.
هل هذا يفسر فقط إصابة النساء؟ ليس النساء فقط، بل حتى الرجال الذين لديهم كروموسومات X إضافية تزيد لديهم احتمالية الإصابة بالذئبة بحوالي 14 مرة مقارنة بالرجال العاديين.
هل موانع الحمل أو العلاج الهرموني تزيد خطر الذئبة؟
الأبحاث هنا متناقضة. بعض الدراسات أثبتت احتمالية وجود علاقة، ودراسات أخرى لم تجد دليل واضح. لكن بشكل عام، الأبحاث لم تثبت أن استخدام هذه الهرمونات يسبب زيادة في نوبات (flare-ups) الذئبة.
تجربتي مع الذئبة الحمراء: نصائح للتعامل مع الذئبة الحمراء

ومن خلال تجربتي مع الذئبة الحمراء تعلمت أن ما يقوله الأطباء ليس مجرد نصائح عابرة، بل هو خلاصة طريق يساعدك على التأقلم مع المرض وتخفيف معاناته.
التأقلم مع المرض
من خلال تجربتي مع الذئبة الحمراء أدركت أن التعايش مع هذا المرض ليس أمرًا سهلًا على الإطلاق، فهو يغير تفاصيل حياتك اليومية، بدءًا من العمل والعلاقات الاجتماعية، وحتى الروتين البسيط. أكثر ما أرهقني كان التعب المستمر، والخوف من أشعة الشمس التي قد تثير الأعراض، وفترات الانتكاسة المفاجئة التي تأتي بلا إنذار.
تجربتي مع الذئبة الحمراء وأهمية الدعم النفسي والعائلي
شيء آخر تعلمته من خلال تجربتي مع الذئبة الحمراء هو أن وجود عائلة أو أصدقاء يفهمونك حقًا، ويقفون إلى جانبك، يحدث فرقًا كبيرًا. كما أن متابعة الطبيب الذي تثقين به تمنحك شعورًا بالأمان، وتذكرك دائمًا أنك لست وحدك في هذه الرحلة.
تجربتي مع الذئبة الحمراء وأسلوب الحياة والتغذية
لاحظت مع الوقت أن أسلوب الحياة له تأثير مباشر على حالتي، فالنوم الكافي ساعدني كثيرًا على مواجهة التعب، والطعام الصحي المتوازن جعل جسمي أقوى، خاصة حين ابتعدت عن الأطعمة التي شعرت أنها تزيد الأعراض سوءًا، مثل الاكلات الممنوعه لمريض الذئبة الحمراء التي يجب تجنبها. حتى المشي والرياضة البسيطة كان لهما أثر كبير في تحسين مزاجي.
كيف يمكن تقليل فرص الانتكاسة؟
تعلمت أن الانتباه للتفاصيل الصغيرة يقلل كثيرًا من الانتكاسات: تجنب أشعة الشمس المباشرة، خاصة بين العاشرة صباحًا والرابعة عصرًا، مع استخدام واقٍ للشمس وارتداء الملابس المناسبة. كذلك، البقاء نشيطة ولو بمجهود بسيط مثل المشي أو السباحة، جعل مفاصلي أفضل. وأدركت أن النوم الكافي والعناية بصحتي النفسية جزء لا يقل أهمية عن الأدوية نفسها.
متى يجب زيارة الطبيب؟
خلال تجربتي مع الذئبة الحمراء تعلمت أن أي تغير صغير في الأعراض يستحق مناقشته مع الطبيب، فلا تستهيني بزيادة التعب أو آلام جديدة، فهذه مؤشرات تحتاج إلى متابعة. أما في الحالات الطارئة مثل صعوبة التنفس أو ألم حاد يشبه النوبة القلبية، فلا بد من التوجّه فورًا إلى الطوارئ.
الذئبة الحمراء ليست سهلة، لكن التعايش معها ممكن… ومن خلال تجربتي مع الذئبة الحمراء تعلمت أن أعيش بهدوء أكبر، وأقدر تفاصيل حياتي الصغيرة، وأؤمن أنني قادرة على الاستمرار رغم كل التحديات.
إذا كنت أنت أو أحد أفراد أسرتك تعاني من أعراض الذئبة الحمراء وتحتاج إلى متابعة دقيقة، فلا تتهاون في الأمر. المتابعة المنتظمة مع طبيب مختص تُحدث فرقًا كبيرًا في السيطرة على الأعراض وتقليل الانتكاسات.
في Prime Center ستجد فريقًا طبيًا متخصصًا يقدّم لك التشخيص الدقيق، وخطة العلاج المناسبة، والدعم الذي تحتاجه لتكمل حياتك بثقة وأمان.
الأسئلة الشائعة
هل مرض الذئبة يؤثر علي الحمل للنساء؟
نعم، الحمل مع الذئبة يُعتبر عالي الخطورة، فقد يزيد من فرص الانتكاسة، الإجهاض أو الولادة المبكرة، لكن مع المتابعة المنتظمة وتخطيط الحمل في فترة استقرار المرض يمكن تقليل هذه المخاطر.
هل مرض الذئبة الحمراء مميت؟
قد يكون مميتًا في حال حدوث مضاعفات خطيرة بالكلى أو القلب أو الرئة، لكن أغلب المرضى يعيشون حياة طبيعية تقريبًا مع العلاج والمتابعة المنتظمة.
تشير الدراسات إلى أن معدل انتشار الفيبروميالجيا في الولايات المتحدة ودول أخرى يتراوح بين 2% و3%، ويزداد مع التقدم في العمر. وتظهر أعلى نسبة إصابة بين الإناث في الفئة العمرية من 20 إلى 55 عامًا، ويُعد المرض السبب الرئيسي للألم العضلي الهيكلي المنتشر لدى النساء، حيث تُشخَّص الإناث بمعدل ضعف معدل الذكور.
نظرًا لأن هذا المرض ليس شائعًا جدًا، غالبًا ما يفتقر المرضى والناس عمومًا إلى الوعي الكافي به وبأعراضه، وأحيانًا يتم الخلط بين تشخيصه وأمراض أخرى. لذلك، من خلال مقال تجربتي مع الفيبروميالجيا اليوم، سنتناول طبيعة المرض، كيف يتداخل مع أمراض أخرى، علاقته بالزواج، طرق الوقاية منه، وأحدث أساليب العلاج المتاحة في مركز برايم سنتر.
تجربتي مع الفيبروميالجيا
تجربتي مع الفيبروميالجيا، ما يصفها كثير من المرضى تبدأ بفهم أن هذا المرض المزمن يختلف عن أي حالة ألم أخرى. الفيبروميالجيا هي حالة صحية مزمنة تسبب آلامًا منتشرة في جميع أنحاء الجسم، خصوصًا في العضلات والمفاصل، مع شعور دائم بالإرهاق والتعب الذي لا يتحسن حتى بعد النوم أو الراحة. في تجربتي مع الفيبروميالجيا، يصف كثير من المرضى أن الألم يكون أحيانًا خفيف وأحيانًا شديد، وقد يأتي على شكل نوبات تعرف بـ “flare-ups”، الأمر الذي يجعل اليوم العادي بالنسبة لهم تحديًا كيبرًا.
أما الأعراض، فهي متنوعة، وتشمل الألم المنتشر في الجسم كله، وتيبّس العضلات، وصعوبة النوم، والتعب المزمن، وضعف التركيز والذاكرة، والصداع، وتهيج الأمعاء، ووخز في اليدين والقدمين. بالإضافة إلى ذلك، قد يعاني بعض المرضى من الاكتئاب أو القلق بسبب استمرار الألم وعدم القدرة على التكيف مع الحياة اليومية بسهولة.
أما الجزء الأكثر حيرة في تجربتي مع الفيبروميالجيا فهو التشابه الكبير بين أعراض الفيبروميالجيا وأعراض أمراض أخرى مثل:
- التهاب المفاصل.
- مشاكل الأعصاب.
- اضطرابات النوم، وحتى التعب الناتج عن حالات صحية أخرى.
هذا التشابه يجعل التشخيص صعبًا في البداية، ويؤدي إلى إحباط المرضى، لأن التحاليل والفحوصات غالبًا ما تكون طبيعية ولا تكشف عن سبب الألم. لهذا السبب، يصف المرضى رحلة التشخيص بأنها مليئة بالشكوك والتساؤلات، ويؤكدون أن الاستماع لجسمك ومتابعة الأعراض مع طبيب متخصص هو الخطوة الأهم لفهم المرض والتعايش معه.
إذا كنت تبحث عن فهم أفضل لــتجربتي مع الفيبروميالجيا أو ترغب في تقييم حالتك بدقة، فإن برايم سنتر يوفر فريقًا متخصصًا من الأطباء المؤهلين لتشخيص وعلاج الفيبروميالجيا بطريقة شاملة وآمنة. تواصل معنا لمعرفه هل مرض الفيبروميالجيا خطير ام لا واحجز استشارتك اليوم.
علاقه الفيبروميالجيا بالزواج
على الرغم من أن السبب الرئيسي للإصابة بفيبروميالغيا الألم العضلي الليفي غير معرفًا؛ إلا أن العلاقة الزوجية يمكن أن تلعب دورًا مهمًا في ظهور أو تفاقم أعراض فيبروميالغيا الألم العضلي الليفي، والعكس صحيح أيضًا. التوتر المستمر والخلافات العاطفية، أو العيش في علاقة غير مستقرة، قد تشكل صدمة عاطفية تؤثر على الجهاز العصبي وتزيد من حساسية الجسم للألم، مما قد يحفز ظهور أعراض الفيبروميالجيا أو زيادة حدتها. الدراسات تشير إلى أن الصدمات النفسية، بما فيها تلك الناتجة عن علاقات صعبة أو زواج غير سعيد، يمكن أن تؤثر على كيفية معالجة الدماغ للإشارات المؤلمة، فتزيد الألم والتعب والإرهاق.
من ناحية أخرى، الفيبروميالجيا نفسها تؤثر على العلاقة الزوجية، حيث أن الألم المزمن والتعب الشديد واضطرابات النوم قد تقلل من الرغبة الجنسية وتؤثر على التفاعل العاطفي بين الشريكين. كما أن بعض الأدوية المستخدمة لعلاج فيبروميالغيا الألم العضلي الليفي يمكن أن تقلل الرغبة الجنسية أيضًا، مما يضيف تحديات إضافية على العلاقة.
مع ذلك، هناك طرق تساعد على التخفيف من تأثير المرض او أعراض الفيبروميالجيا عند النساء، مثل إدارة التوتر عبر ممارسة الرياضة، تقنيات الاسترخاء، تحسين جودة النوم والتغذية. يمكن أن تحسن هذه الممارسات من الحالة الجسدية والنفسية، وتدعم الحياة الزوجية بشكل أفضل، مما يساهم في التعايش مع الفيبروميالجيا بشكل أفضل.
تكلفة علاج الالم العضلي الليفي
علاج الألم العضلي الليفي يختلف من شخص لآخر حسب نوع الأعراض وشدتها، وطرق العلاج المستخدمة، ومكان العلاج نفسه. لا يوجد علاج واحد يصلح لكل المرضى، لذلك غالبًا ما يحتاج الطبيب إلى وضع خطة علاجية مخصصة تشمل مجموعة من الأساليب لتخفيف الألم وتحسين حياة المرضى. تتنوع طرق العلاج لتشمل:
- العلاج الدوائي: مثل مسكنات الألم أو مضادات الاكتئاب، والتي تساعد على تقليل الألم وتحسين النوم والصحة النفسية. تختلف تكلفة هذه الأدوية حسب النوع والجرعة.
- العلاج الطبيعي والتمارين: تمارين الإطالة وتقوية العضلات تحت إشراف أخصائي علاج طبيعي، والتي تساعد على تحسين الحركة وتقليل تيبّس العضلات، وتعتمد تكلفة هذه البرامج على عدد الجلسات ومدتها.
- العلاج النفسي: مثل العلاج السلوكي المعرفي، والتي تساعد على إدارة الألم والتوتر النفسي المرتبط بالمرض، وتختلف تكاليف هذه الجلسات حسب خبرة المعالج ومدة البرنامج.
- تقنيات الاسترخاء وإدارة التوتر: مثل التأمل، التنفس العميق، أو برامج تخفيف التوتر، وهي جزء مهم لتقليل شدة الأعراض وتسهيل التعايش مع المرض.
- علاجات مكملة: مثل الوخز بالإبر لبعض الحالات، وقد تختلف تكلفتها حسب عدد الجلسات ومدى توفرها.
تكلفة علاج الألم العضلي الليفي تعتمد على مزيج من الأساليب المختلفة، وحسب ما يراه الطبيب مناسبًا لحالة كل مريض مع مراعاة الأعراض ونمط الحياة. في Prime center، نقدم جميع طرق العلاج المتاحة حسب التشخيص الدقيق، لضمان أن تكون تجربتي مع الفيبروميالجيا شاملة ومتكاملة، بما في ذلك العلاج الدوائي، التمارين العلاجية، والدعم النفسي الذي نحرص على تقديمه لكل مريض، لمساعدته على التعايش مع الألم لتكون حياته أفضل.
تواصل معنا الان لمعرفه الفرق بين الفيبروميالجيا والروماتويد و تبدأ خطه العلاجيه المناسبه لك.
نصائح للوقاية من العضلي الليفي (الفيبروميالجيا)
على الرغم من أن اسباب مرض الفيبروميالجيا الرئيسية غير معروفة حتى الآن، إلا أن هناك عدة عوامل قد تزيد من خطر الإصابة أو تفاقم الأعراض، ومعرفة هذه العوامل يمكن أن تساعدك على التعامل معها بوعي وتقليل تأثير المرض على حياتك.
- افهم لغة جسمك، أحياناً يكون الألم مجرد “إشارة” من الجهاز العصبي بأنه أصبح أكثر حساسية. لا تتجاهل أي وجع جديد، وبنفس الوقت لا تدع القلق يسيطر عليك؛ فالملاحظة المبكرة هي مفتاح تجنب تطور المرض.
- إذا كان أحد أفراد عائلتك مصاباً بالفيبروميالجيا، فهذا لا يعني أنك ستصاب بها. لكن، اعتبر الأمر مجرد تنبيه للاهتمام بصحتك ومتابعة نفسك بوعي أكبر، دون خوف مبالغ فيه.
- الضغوط النفسية والصدمات هي أكبر محفزات الألم، لذا، حاول تجنب التوتر؛ فتمارين التنفس العميق، التأمل، أو حتى جلسة يوغا هادئة يمكن أن تكون هي الدواء الذي تحتاجه أعصابك لتهدأ.
- المشي الهادئ، والسباحة، والأكل المتوازن، والنوم الكافي والمنتظم، كلها خطوات بسيطة لكنها تبني حماية قوية لعضلاتك وأعصابك ضد نوبات الألم.
- إذا كنت تعاني من مشاكل في المفاصل أو تشعر بضيق وقلق مستمر، فلا تتركها دون استشارة، لأن علاج هذه الحالات وإدارتها بشكل جيد يقلل من العبء على جسمك ويمنع تطور أي أعراض أخرى.
لا يمكن الوقاية الكاملة من الفيبروميالجيا، لكن الوعي بالعوامل المؤثرة واتباع أسلوب حياة صحي يمكن أن يساعد على تقليل شدة الأعراض وتحسين جودة الحياة. إذا كنت ترغب في معرفة المزيد أو الحصول على خطة متابعة شخصية تناسب حالتك، تواصل مع مركز Prime تحت اشراف دكتوره فاطمة النبوي و دكتور لؤي عجلان اليوم لتبدأ تجربتي مع الفيبروميالجيا تحت إشراف فريقنا المتخصص.
في الختام، الفيبروميالجيا مرض مزمن ومعقد، وليس من السهل التعامل معه بمفردك. في برايم سنتر، نقدم كل التشخيصات الحديثة تحت إشراف فريق طبي كامل وخبير، مع توفير جميع طرق العلاج المتاحة لمريض الفيبروميالجيا، بما في ذلك الدعم النفسي المستمر في كل خطوة. نحن نعلمك كيف تدير أعراضك اليومية وتخفف من تأثير الألم على حياتك، لتجد نفسك في النهاية تحكي وتقول “تجربتي مع الفيبروميالجيا مع برايم سنتر كانت رحلة علاجية متكاملة”.
تواصل معنا اليوم في برايم سنتر معرفه اسباب مرض الفيبروميالجيا و طرق علاجها لتبدأ خطة علاجية متكاملة تناسب حالتك مع فريقنا المتخصص.
الاسئله الشائعه
لا يوجد تحليل طبي محدد لتشخيص الفيبروميالجيا. يعتمد التشخيص على الأعراض المستمرة واستبعاد الأمراض الأخرى التي تسبب ألمًا مشابهًا.
لا يوجد علاج شافٍ تمامًا، لكن إدارة الأعراض عبر الأدوية، التمارين، العلاج النفسي وتحسين نمط الحياة تساعد على تقليل الألم وتحسين جودة الحياة بشكل كبير.هل يوجد تحليل الفيبروميالغيا؟
هل يمكن الشفاء من الفيبروماليجيا؟
ما هي فوائد وأضرار حقن البلازما للركبه؟ تتزايد شعبية حقن البلازما لعلاج مشاكل الركبة في الآونة الأخيرة، حيث يقدم مركز برايم سنتر هذه الخدمة كجزء من خدماته الطبية، ويمكن لهذه العملية أن توفر العديد من الفوائد للأشخاص الذين يعانون من مشاكل في الركبة، ولكن يجب أيضًا النظر في الأضرار المحتملة والعوامل الاحتمالية التي قد تؤثر على فعالية العلاج، ووهنا سنلقي نظرة على فوائد وأضرار حقن البلازما للركبه، فتابعوا معنا القراءة للنهاية.
فوائد وأضرار حقن البلازما للركبه
من المهم التعرف على فوائد وأضرار حقن البلازما للركبة، لكي يستطيع الشخص فهم ما هو مُقبل عليه. وعامة، حقن البلازما لعلاج الآلام المفاصل يُعتبر علاجًا واعدًا للعديد من مشاكل الركبة، ولكنه يأتي مع فوائد وأضرار تحتاج إلى مراعاتها قبل اتخاذ القرار بالعلاج. وإليك نظرة عامة على فوائد وأضرار حقن البلازما للركبه:
اولًا: فوائد حقن البلازما للركبة
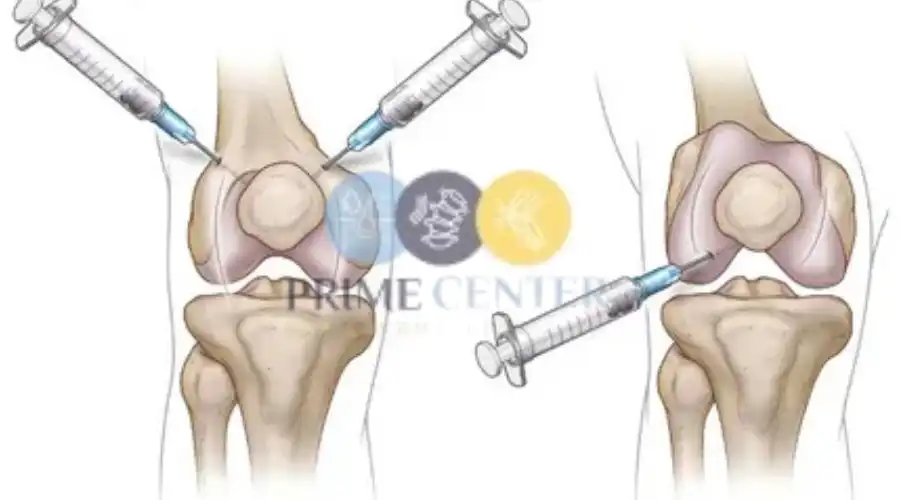
الجزء الأول من حديثنا عن فوائد واضرار حقن خشونة الركبة هو الحديث مزايا و فوائد حقن البلازما للركبة والتي تشمل:
- من فوائد حقن البلازما للركبة انها تحتوي البلازما على عوامل نمو تساعد في تحفيز عملية الشفاء وإصلاح الأنسجة المصابة في الركبة؛ مما يمكن أن يؤدي إلى تحسين الألم والوظيفة.
- تحتوي البلازما على عوامل مضادة للالتهاب تساعد في تقليل التورم والتهيج في المفاصل والأنسجة المحيطة بالركبة.
- يُعتبر حقن الركبة بالبلازما إجراءًا غير جراحي؛ مما يعني عدم الحاجة إلى عملية جراحية، وبالتالي فإنه يقلل من المخاطر ومدة الاستشفاء.
- نظرًا لأن البلازما مشتقة من دم المريض نفسه، فإن عملية الحقن غالبًا ما تكون آمنة وغير مؤلمة، وتقلل من خطر رفض الجسم للعلاج.
بالنظر إلى ما سبق، نجد أن مزايا وفوائد حقن البلازما للركبة كثيرة، وأن أبر البلازما سوف تساعد المريض في العودة إلى ممارسة حياته الطبيعية. ولكن لا بد من الاستعانة بأفضل الأطباء في أفضل المراكز مثل مركز برايم سنتر، وذلك من أجل الحصول على كافة مزايا حقن البلازما للركبة والابتعاد عن كافة أضرار حقن البلازما للمفاصل. كما يُنصح أيضًا بالتعرف على سعر حقن البلازما للعمود الفقري إذا كنت تفكر في علاج مشاكل العمود الفقري باستخدام نفس التقنية، كما سنتحدث عنها في الفقرة القادمة.
ثانيًا: أضرار حقن البلازما للركبة
بالرغم من مزايا حقن البلازما للركب المتعددة، من المهم أن يكون المريض على دراية بكل جوانب العلاج، بما في ذلك أضرار حقن البلازما للركبة المحتملة او كما تسمى أضرار حقن خشونة الركبة، فهناك العديد من المرضى قد يستفسرون عن هل البلازما لها اضرار جسيمة على المدى البعيد وما هي اضرار حقن الركبه للخشونه، حيث إن اتخاذ قرار الخضوع لهذا الإجراء يتطلب فهمًا شاملًا لكل من المزايا والتحديات، وفيما يتعلق بأضرار حقن البلازما للركبة المحتملة، يجب مراعاة أن هناك بعض الآثار الجانبية التي قد تصاحب حقن البلازما؛ مما يجعل استشارة الطبيب أمرًا ضروريًا لضمان اتخاذ الخيار الأنسب، ومن هذه الآثار الأضرار:
- قد لا تكون حقن البلازما فعالة بنسبة مئوية مئة لكل مئة لجميع الأشخاص أو لجميع أنواع مشاكل الركبة.
- قد تشمل آثار جانبية مثل تورم مؤقت أو ألم في موقع الحقن، ولكن هذه الآثار عادة ما تكون طفيفة ومؤقتة.
- يمكن أن تكون حقن الركبة بالبلازما مكلفة، خاصة إذا كانت تتطلب عدة جلسات لتحقيق النتائج المرجوة.
- نتائج غير مضمونة بنسبة 100%: قد لا تكون النتائج المتوقعة مضمونة بنسبة مئوية مئة لكل مئة، وقد يتطلب الأمر متابعة دورية وإجراءات إضافية.
بالنظر إلى أضرار حقن البلازما للركبة، سنجد أن أضرار أبر البلازما بسيطة ويمكن التغاضي عنها في مقابل مزايا حقن البلازما للركب المتعددة. ولتجنب كافة اضرار حقن الركبة بالبلازما، من الضروري الخضوع لهذا الإجراء في أفضل المراكز المتخصصة مثل مركز برايم سنتر، الذي يمتلك أفضل الأطباء المتخصصين في هذا الإجراء. كما يمكن للمريض أيضًا معرفة سعر حقن البلازما للركبة في مصر أو الابر الزيتية في الركبة وكل ما يخص حقن prp للركبة للحصول على فكرة واضحة قبل اتخاذ القرار.
ما هي حقن البلازما للركبة
يتساءل الكثير من الأشخاص عن ماهي ابرة البلازما للركبة وهل حقن البلازما مؤلم، حقن البلازما للركبة هي إجراء طبي يستخدم فيه دم المريض نفسه لتعزيز الشفاء في منطقة الركبة المصابة، ويتم سحب كمية صغيرة من دم المريض ثم يتم فصل مكوناته في جهاز طرد مركزي لاستخراج البلازما الغنية بالصفائح الدموية، بعد ذلك يتم حقن هذه البلازما في منطقة الركبة التي تعاني من الألم أو التآكل، بهدف تحفيز الخلايا على التجدد وتسريع عملية الشفاء.
يعتبر هذا العلاج فعالاً في معالجة العديد من مشاكل الركبة، مثل التآكل الناتج عن التهاب المفاصل أو الإصابات الرياضية. يساعد في تقليل الألم وتحسين الحركة، كما يمكن أن يساهم في تأخير الحاجة إلى جراحة استبدال الركبة. تعتبر حقن البلازما خيارًا غير جراحي، وقد تكون مفيدة للأشخاص الذين يعانون من آلام مزمنة في الركبة ولم يستجيبوا للعلاج التقليدي.
إذا كنت تعاني من آلام في الركبة وتبحث عن حل غير جراحي وتريد معرفة كل ما يخص اثار حقن البلازما واضرار حقن المفاصل، يمكن لحقن البلازما أن تكون الخيار الأمثل لك مثل ابر بلازما للمفاصل وابر البلازما للركبة، في مركز برايم سنتر تحت اشراف دكتوره فاطمة النبوي و دكتور لؤي عجلان، نحن نقدم لك أحدث العلاجات باستخدام البلازما الغنية بالصفائح الدموية، تحت إشراف فريق طبي متخصص لضمان أفضل النتائج. لا تتردد في التواصل معنا اليوم لتحديد موعد استشارتك والبدء في علاج فعال يساعدك على استعادة حركتك وجودة حياتك ولمعرفة كل ما يخص اضرار حقن البلازما، احجز الآن واستعد لعيش حياة خالية من الألم!
العوامل المؤثرة في فعالية حقن البلازما للركبة
ذكرنا أنه من ضمن فوائد وأضرار حقن البلازما للركبه، أن الفعالية لا تكون مئة في المئة دائمًا، إذ قد تقل فعالية أبر البلازما في الكثير من الحالات، لأن هناك العديد من العوامل التي يمكن أن تؤثر على فعالية حقن البلازما لعلاج مشاكل الركبة، ومن بين هذه العوامل:
- تختلف فعالية حقن الركبة بالبلازما بناءً على شدة الإصابة ونوعها، فعلى سبيل المثال، قد تكون النتائج أفضل للأشخاص الذين يعانون من تهيجات بسيطة أو تمزقات في الأنسجة مقارنةً بالأشخاص الذين يعانون من تلف شديد للغضاريف أو التهابات مفصل الركبة الشديدة.
- تؤثر الحالة الصحية العامة للفرد على قدرته على الشفاء واستجابته لحقن البلازما، حيث أن الأشخاص الذين يعانون من حالات صحية مزمنة مثل السكري أو السمنة قد يواجهون تحديات أكبر في الشفاء.
- تختلف جودة البلازما المستخدمة في العلاج من مصدر لآخر، حيث يعتمد ذلك على عوامل مثل تقنية جمع الدم ومعالجته وتخزينه، وكذلك مهارة الفريق الطبي في تنفيذ العملية.
- تؤثر تقنية الحقن والموقع المستهدف في فعالية العلاج، حيث أن عمليات الحقن الدقيقة والتوجيه الصحيح للبلازما نحو المنطقة المصابة يمكن أن تسهم في تحقيق نتائج أفضل.
- يعتبر التزام المريض ببرنامج العلاج والتأهيل بعد حقن البلازما جزءًا مهمًا من العملية العلاجية، وقد يساهم التزام المريض بالتوجيهات الطبية والتمارين التأهيلية في تحقيق نتائج أفضل وتقليل فرص إعادة الإصابة.
- يمكن أن يكون توقيت حقن البلازما في العملية الشفائية للركبة عاملًا مؤثرًا على فعاليتها، وقد يكون هناك أوقات محددة في عملية الشفاء حيث يكون الجسم أكثر استعدادًا للاستجابة للعلاج.
لذلك عند الحديث عن مزايا حقن البلازما للركب، أو أضرار حقن البلازما للمفاصل، يجب التأكيد على نقطة جوهرية، أن فعالية أبر البلازما تختلف من مريض لآخر. وفهم هذه الحقيقة يساعد المرضى على توقع نتائج واقعية بناءً على حالتهم الفردية، بدلاً من مقارنة تجربتهم بتجارب الآخرين. ومن المهم أيضًا اختيار مراكز حقن البلازما للعظام المتخصصة لضمان تقديم العلاج الأمثل وتحقيق أفضل النتائج.
تجربتي مع حقن البلازما للركبة
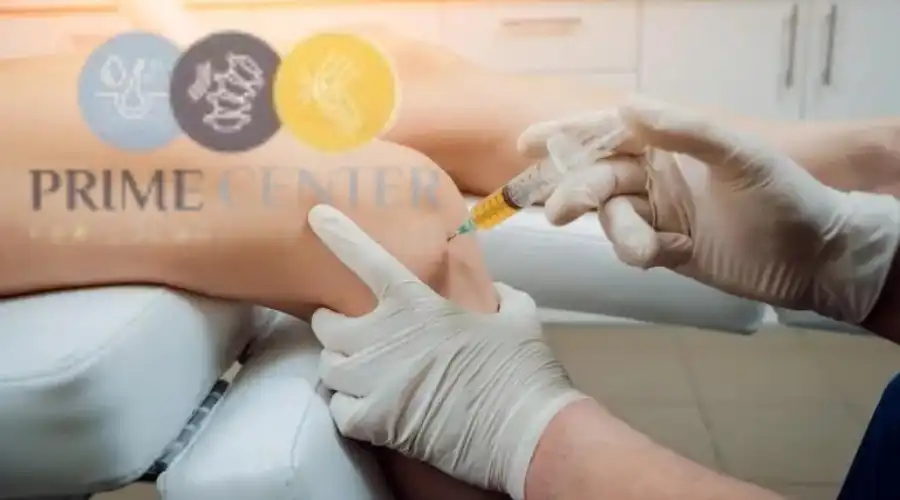
بعد الحديث عن فوائد وأضرار حقن البلازما للركبه، وأنه لا بد من فهم فوائد وأضرار حقن البلازما للركبه جيدًا، تجد الكثير من الأشخاص يتحدثون عن تجربتي مع حقن البلازما للركبة، ولكن دعنا نوضح نقطة مهمة للغاية وهي أن تجربة كل شخص مع أبر البلازما مختلفة، فقد نجد بعض الأشخاص يُصابون بأضرار حقن البلازما للمفاصل والبعض الآخر يحصلون فقط على مزايا حقن البلازما للركب، وتجارب أبر البلازما تعتمد على:
- حالة المريض، وشدة الإصابة الخاصة به، بالإضافة إلى المضاعفات التي ظهرت على المريض.
- عدد حقن الركبة بالبلازما التي يحتاج إليها المريض، والفترة الزمنية بين كل حقنة وأخرى.
- فعالية الحقن، إذ كما ذكرنا تختلف فعالية الحقن من حالة إلى أخرى تبعًا للعديد من العوامل.
- كفاءة وخبرة الطبيب المعالج.
- نوع الحقن التي يستعملها الطبيب.
- التزام المريض بتعليمات الطبيب سواء قبل أو بعد أبر البلازما.
ولكن هناك تجربة حقيقية عن استخدام أبرة البلازما للركبه فى مركز برايم سنتر، سنعرضها لكم على لسان المريض التي قامت بإجراء حقن بلازما للمفاصل واقعية في المركز:-
“بدأت القصة لما كنت بعاني من ألم شديد في الركبة، خصوصًا بعد المشي أو صعود السلالم. بعد زيارة مركز برايم سنتر لعلاج خشونة الركبة والتهاباتها بالبلازما، قررت أخوض تجربة حقن البلازما لعلاج خشونة الركبة.
في البداية، كنت متخوف من فكرة الحقن في الركبة، لكن الفريق الطبي في المركز كان محترف جدًا وشرح لي كل خطوة بالتفصيل. تم سحب عينة من دمي، وفصل البلازما الغنية بالصفائح الدموية باستخدام جهاز الطرد المركزي، ثم تم حقنها في مفصل الركبة.
بعد جلسة حقن الركبة بلازما الخاصة بي، شعرت ببعض الألم والتورم في مكان حقن مفصل الركبة بالبلازما، لكن الأعراض دي اختفت بعد أيام قليلة. بعد حوالي أسبوعين، بدأت أشعر بتحسن ملحوظ في حركة الركبة وتخفيف الألم بعد حقن البلازما لخشونة الركبة مباشرةً”
لكن، في بعض الحالات، قد لا تكون حقن البلازما فعالة بنسبة 100% لجميع الأشخاص أو لجميع أنواع مشاكل الركبة. قد تشمل آثار جانبية مثل تورم مؤقت أو ألم في موقع الحقن، ولكن آثار حقن خشونة الركبه المذكورة عادة ما تكون طفيفة ومؤقتة، خاصةً إذا قمت بحقن ابر البلازما للركب في مركز برايم سنتر تحت إشراف دكتورة فاطمة حسين النوبي، ستحصل على 100% من مزاياها والبعد تمامًا عن أضرارها.
في النهاية، تجربتي مع حقن prp للركبة كانت إيجابية، وجعلتني أرجع لحياتي الطبيعية بدون ألم، لكن، لازم كل مريض يستشير الطبيب المختص في مركز برايم سنتر، لأنه سيُحدد العلاج الأنسب لحالته قبل حقن ابرة البلازما أو الابر الزيتية في الركبة أو ابر بلازما للمفاصل.
بالنظر إلى فوائد وأضرار حقن البلازما للركبه (اضرار البلازما)، يمكننا القول أن المريض يمكنه الحصول على مزايا حقن البلازما للركب وكذلك معرفة أضرار حقن خشونة الركبة، وتجنب اضرار حقن البلازما للمفاصل باختياره أفضل المراكز مثل مركز برايم سنتر، للخضوع لهذه الحقن.
ما بعد حقن البلازما للركبة
بعد ما تم مناقشة فوائد وأضرار حقن البلازما للركبه او كما تُعرف بحقن مفصل الركبة بالبلازما سنوضح أن بعد إجراء حقن البلازما للركبة، يُعتبر فترة ما بعد العلاج مرحلة مهمة لتحقيق أفضل النتائج وتعزيز عملية الشفاء، وإليك بعض توجيهات ونصائح وقائية بعد حقن البلازما للركبة:
- تجنب القيام بالأنشطة الشاقة أو الضغط الزائد على الركبة في هذه الفترة.
- وضع كمادات ثلجية على الركبة لمدة قصيرة، وذلك للمساعدة في تقليل التورم والتهيج.
- يُوصى ببدء التمارين التأهيلية والعلاج الطبيعي في فترة ما بعد العلاج، وذلك لتقوية العضلات المحيطة بالركبة واستعادة نطاق الحركة والقوة.
- تناول الغذاء الصحي وشرب السوائل بكميات كافية يمكن أن يساعد في تعزيز عملية الشفاء وتقليل الالتهاب.
- يُنصح بمتابعة النتائج والتقدم بانتظام مع الطبيب المعالج، والالتزام بالمواعيد الطبية المقررة لمراجعات ما بعد العلاج.
- يُعطى المريض توجيهات إضافية بناءً على حالته الخاصة واحتياجاته، مثل استخدام أدوية مسكنة للألم إذا لزم الأمر، أو ارتداء الضمادات الضاغطة.
النصائح التي يُعطيها الطبيب للمريض بعد ابر بلازما للمفاصل تكون مهمة للغاية، لأنها تساعد في تعافي المريض والحصول على كافة مزايا حقن البلازما للركب، وعلى الجانب الآخر تساعد في حماية المريض من الإصابة بأضرار حقن البلازما للركبة؛ ولذلك يمكننا القول أنه من الضروري الالتزام بكافة هذه التعليمات للحصول على أفضل نتيجة ممكنة من هذه الحقن، كما يمكنك التعرف على تكلفة حقن البلازما من خلال زيارتك لهذا المقال
توصيات قبل حقن البلازما للركبة
فوائد وأضرار حقن البلازما للركبه، قبل إجراء حقن البلازما للركبة، هناك عدة توصيات يجب اتباعها لضمان تحضير الشخص بشكل جيد للعلاج وتحقيق أفضل نتائج لحقن البلازما ، وإليك بعض التوصيات الهامة قبل حقن مفصل الركبة بالبلازما:
- ينبغي على الشخص الذي يفكر في حقن البلازما للركبة استشارة الطبيب المتخصص، مثل جراح العظام أو أخصائي الرعاية الرياضية، لتقييم حالته والتأكد من أن حقن البلازما هو العلاج المناسب له.
- قد يُطلب من الشخص إجراء بعض الفحوصات والاختبارات الطبية، مثل الأشعة السينية أو الرنين المغناطيسي لتقييم حالة الركبة وتحديد مدى التلف والإصابة.
- قد يُطلب من الشخص وقف استخدام بعض الأدوية قبل أبر البلازما، مثل الأدوية المسكنة للألم التي قد تؤثر على تجانس البلازما أو تزيد من مخاطر النزيف.
- يجب على الشخص الحرص على التغذية الصحية وشرب كميات كافية من السوائل قبل أبر البلازما؛ وذلك لضمان استعداد الجسم للعلاج وتعزيز عملية الشفاء.
- ينبغي على الشخص مناقشة التوقعات والمخاطر المحتملة لحقن البلازما مع الطبيب المعالج، بما في ذلك فوائد واضرار حقن خشونة الركبة المحتملة وفترة الاستشفاء.
- يكون الاستعداد النفسي مهمًا أيضًا، حيث ينبغي على الشخص أن يفهم عملية العلاج بشكل جيد ويكون مستعدًا للتعامل مع أية تحديات قد تطرأ أثناء وبعد العلاج.
من أجل تجنب كافة أضرار حقن البلازما للركب، يجب على المريض الاستعداد جيدًا لأبر البلازما، وذلك من خلال الالتزام بكافة تعليمات الطبيب، ومن المهم على المريض فهم كافة فوائد واضرار حقن البلازما للركبه جيدًا قبل الخضوع لهذا الإجراء.
مدة مفعول حقن البلازما للركبة

تتفاوت مدة مفعول حقن البلازما للركبة من مريض لآخر بناءً على شدة الحالة واستجابة الجسم للعلاج، وفي العادة، يستمر تأثير الحقن من 6 أشهر إلى سنة، حيث تعمل البلازما على تقليل الألم وتحفيز تجديد الأنسجة بشكل تدريجي، ومن المهم أيضًا معرفة اثار حقن البلازما التي قد تظهر بشكل مؤقت مثل الألم أو التورم في مكان الحقن. للحفاظ على النتائج، قد يوصي الطبيب بجلسات إضافية أو علاجات داعمة بناءً على حالة المفصل وتحسن المريض.
لمن يوصي الطبيب بـ حقن البلازما للركبة؟
فوائد وأضرار حقن البلازما للركبه كثيرة، ولكن هذه التقنية قد لا تصلح لجميع الحالات، والطبيب قد يوصي بحقن البلازما للركبة للأشخاص الذين يعانون من مجموعة متنوعة من المشاكل الصحية في الركبة، وخاصةً في الحالات التي قد لا تستجيب بشكل جيد للعلاجات التقليدية أو التي يفضل تجنب الخيارات الجراحية، وإليك بعض الحالات التي قد ينصح فيها الطبيب بحقن البلازما للركبة:
- في حالة وجود التهابات أو تمزقات في الأوتار المحيطة بالركبة، قد يكون حقن البلازما خيارًا لتحفيز عملية الشفاء وتقليل الألم.
- للأشخاص الذين يعانون من تآكل الغضاريف في الركبة، قد يوصي الطبيب بحقن البلازما لمحاولة تحفيز نمو الغضاريف الجديدة وتقليل التهاب المفصل.
- في حالة التهاب مفصل الركبة، قد يكون حقن البلازما خيارًا لتقليل الالتهاب وتحسين وظيفة المفصل.
- يمكن أن يكون حقن البلازما خيارًا جيدًا للاعبين الرياضيين الذين يعانون من إصابات في الركبة، حيث يمكن أن يساعد في تسريع عملية الشفاء والعودة إلى التدريبات والمنافسات.
- للأشخاص الذين يعانون من ألم مزمن في الركبة دون وجود إصابات خطيرة، قد يكون حقن البلازما خيارًا لإدارة الألم وتحسين الوظيفة.
يجب فهم كافة فوائد وأضرار حقن البلازما للركبه جيدًا قبل اتخاذ القرار، ويجب أن يكون الشخص من ضمن الفئات السابقة لكي يكون مناسبًا لهذه الحقن، بالإضافة إلى تجنب اضرار حقن البلازما للمفاصل.
مقارنة بين حقن prp للركبة والابر الزيتية في الركبة
قبل اتخاذ القرار بشأن علاج خشونة الركبة بالبلازما، من المهم أن نفهم الفروقات الأساسية بين الخيارات المتاحة، فيما يلي مقارنة شاملة بين حقن prp للركبة (البلازما الغنية بالصفائح الدموية) والابر الزيتية في الركبة (حمض الهيالورونيك) والتي تساعد في تحديد الأنسب بناءً على حالتك الصحية واحتياجاتك.
| المعيار | حقن PRP (البلازما الغنية بالصفائح) | الحقن الزيتية (حمض الهيالورونيك) |
| المصدر | من دم المريض نفسه، بعد معالجته في جهاز الطرد المركزي. | مادة صناعية تحاكي السائل الطبيعي في المفصل. |
| آلية العمل | تحفيز الشفاء والتجديد الخلوي في الغضاريف والأربطة. | تزييت المفصل وتقليل الاحتكاك بين العظام. |
| الفعالية | قد تكون فعّالة في حالات الخشونة المتوسطة، لكن النتائج متفاوتة. | فعّالة بشكل أكبر في الحالات البسيطة والمتوسطة من الخشونة. |
| عدد الجلسات | عادةً من 1 إلى 3 جلسات، حسب الحالة. | من 3 إلى 5 جلسات، حسب نوع الحقن. |
| مدة التأثير | قد تستمر من 6 إلى 12 شهرًا، وتحتاج لمتابعة دورية. | قد تستمر من 6 إلى 12 شهرًا، وتحتاج لمتابعة دورية. |
| الأعراض الجانبية | من اضرار حقن الركبة بالبلازما حدوث ألم وتورم مؤقت في مكان الحقن، نادرًا ما تحدث مضاعفات. | من اضرار حقن المفاصل حدوث ألم وتورم مؤقت، واحتمالية حدوث التهاب مفصلي مؤقت. |
| الملاءمة | مناسب للمرضى الذين لا يعانون من التهابات حادة أو مشاكل صحية أخرى. | مناسب للمرضى الذين يعانون من خشونة بسيطة إلى متوسطة. |
| التكلفة | غالبًا أعلى من الحقن الزيتية. | أقل تكلفة نسبيًا. |
| التغطية التأمينية | قد لا تغطيها بعض شركات التأمين. | غالبًا ما تغطيها شركات التأمين. |
للحصول على استشارة طبية متخصصة واختيار العلاج الأنسب لحالتك ولمعرفة كل ما يخص ابرة البلازما للمفاصل وفوائد حقن البلازما وكذلك أضرار حقن الركبة، تواصل مع فريقنا في مركز برايم سنتر اليوم، نحن هنا لنساعدك على اتخاذ القرار الصحيح ونقدم لك أفضل الخيارات لعلاج خشونة الركبة.
متى أشعر بتحسن بعد حقن البلازما للركبة؟
فوائد وأضرار حقن البلازما للركبه، تجربة التحسن بعد حقن البلازما للركبة قد تختلف من شخص لآخر وتعتمد على عدة عوامل، بما في ذلك نوع المشكلة الصحية في الركبة، شدتها، وحالة الصحية العامة للفرد، ومع ذلك، هناك بعض النقاط التي يمكن أن تُلقي الضوء على ما يمكن توقعه بعد حقن مفصل الركبة بالبلازما:
- التحسن فوريًا بعد حقن البلازما، ولكن بدلاً من ذلك يمكن أن يحدث تحسن تدريجيًا على مدى الأسابيع أو الأشهر القليلة اللاحقة للعلاج.
- تختلف المدة من شخص لآخر، حيث يمكن أن يشعر بعض الأشخاص بالتحسن في غضون أيام قليلة بعد العلاج، بينما قد يستغرق آخرون بضعة أسابيع أو حتى شهورًا قبل أن يلاحظوا تحسنًا ملحوظًا.
- يُنصح بمتابعة النتائج مع الطبيب المعالج، حيث يمكن أن يقدم المزيد من التوجيه والتوقعات بناءً على استجابة الفرد للعلاج.
- يساعد بدء التمارين التأهيلية والعلاج الطبيعي بعد حقن البلازما في تعزيز عملية الشفاء وتسريع التحسن في الركبة.
- تأثير حقن البلازما يمكن أن يتأثر بعوامل شخصية مثل العمر، ومدى التزام الشخص ببرنامج العلاج، والحالة الصحية العامة للفرد.
فوائد واضرار حقن خشونة الركبة ذكرنا أنها تختلف من شخص لآخر، وتعتمد على العديد من العوامل، ومن ضمن فوائد وأضرار حقن البلازما للركبه أن تأثيرها يمتد لفترة طويلة، ولكن قد يستغرق الشخص فترة حتى يشعر بالتعافي بعد أبر البلازما، وهذه الفترة تختلف من حالة إلى أخرى.
في نهاية المقال، بالنظر إلى فوائد وأضرار حقن البلازما للركبه وكذلك اضرار حقن المفاصل، يجب على الأشخاص الذين يفكرون في الخضوع لهذا العلاج أن يستشيروا الطبيب المختص في مركز برايم سنتر ويناقشوا معه إمكانية العلاج وما يمكن أن يتوقعوه من العملية، بما في ذلك التوقعات والمخاطر المحتملة.
أهم الأسئلة الشائعة
هل حقن البلازما للركبة يمكن أن يحل محل الجراحة؟
في بعض الحالات، يمكن أن يكون حقن البلازما بديلاً غير جراحيًا فعالًا، ولكن لا ينبغي استخدامه كبديل عن الجراحة في جميع الحالات.
من يعتبر مرشحًا جيدًا لحقن البلازما للركبة؟
يُعتبر الأشخاص الذين يعانون من مشاكل مثل تهيج الأوتار، أو تلف الغضاريف، أو التهاب المفاصل، والذين لم يستجيبوا بشكل جيد للعلاجات التقليدية مرشحين جيدين لحقن البلازما.
كم من الوقت يستغرق التعافي بعد حقن البلازما للركبة؟
يمكن أن يختلف وقت التعافي من شخص لآخر وبناءً على نوع وشدة المشكلة، وعادةً ما يتمثل التعافي في فترة قصيرة من الراحة ومن ثم بدء التمارين التأهيلية، ويمكن أن يستغرق عدة أسابيع قبل أن يلاحظ المريض تحسنًا ملحوظًا.
هل يمكن أن تكون فعالية حقن البلازما دائمة؟
لا يمكن ضمان فعالية حقن البلازما للركبة بشكل دائم، وقد تتطلب الحالات الشديدة أو المتقدمة جلسات إضافية من العلاج، أو قد تحتاج إلى استخدام علاجات إضافية.
متى تظهر نتائج حقن البلازما للركبة؟
تظهر نتائج حقن البلازما للركبة عادةً بعد 2 إلى 4 أسابيع، حيث يبدأ المريض بالشعور بتحسن تدريجي في الألم والحركة، مع استمرار التحسن على مدى عدة أشهر.
هل يوجد ألم بعد حقن البلازما للركبة؟
قد يشعر المريض بألم خفيف أو انزعاج في الركبة لبضعة أيام بعد حقن البلازما، وهو أمر طبيعي يزول تدريجيًا مع الراحة واستخدام مسكنات بسيطة إذا لزم الأمر.
هل حقن الركبة مفيدة ام مضرة؟
حقن الركبة قد تكون مفيدة لتخفيف الألم وتحفيز الشفاء في حالات الخشونة المتوسطة إلى البسيطة، لكن قد تكون غير فعّالة في الحالات المتقدمة، لذلك من المهم استشارة الطبيب لتحديد الخيار الأنسب وفقًا لحالتك الصحية فقط كل ما عليك التواصل مع مركز برايم سنتر.
آراء العملاء



اسئلة شائعة

تواصل معنا

